インプラントの素材
主にチタン製です。近年ではジルコニア製のインプラントもあります。
インプラントの基本構造
インプラント体とは顎の骨の中に埋め込まれる人工歯根のことです。その上にアバットメントと呼ばれる土台と、上部構造という被せ物部分を固定します。
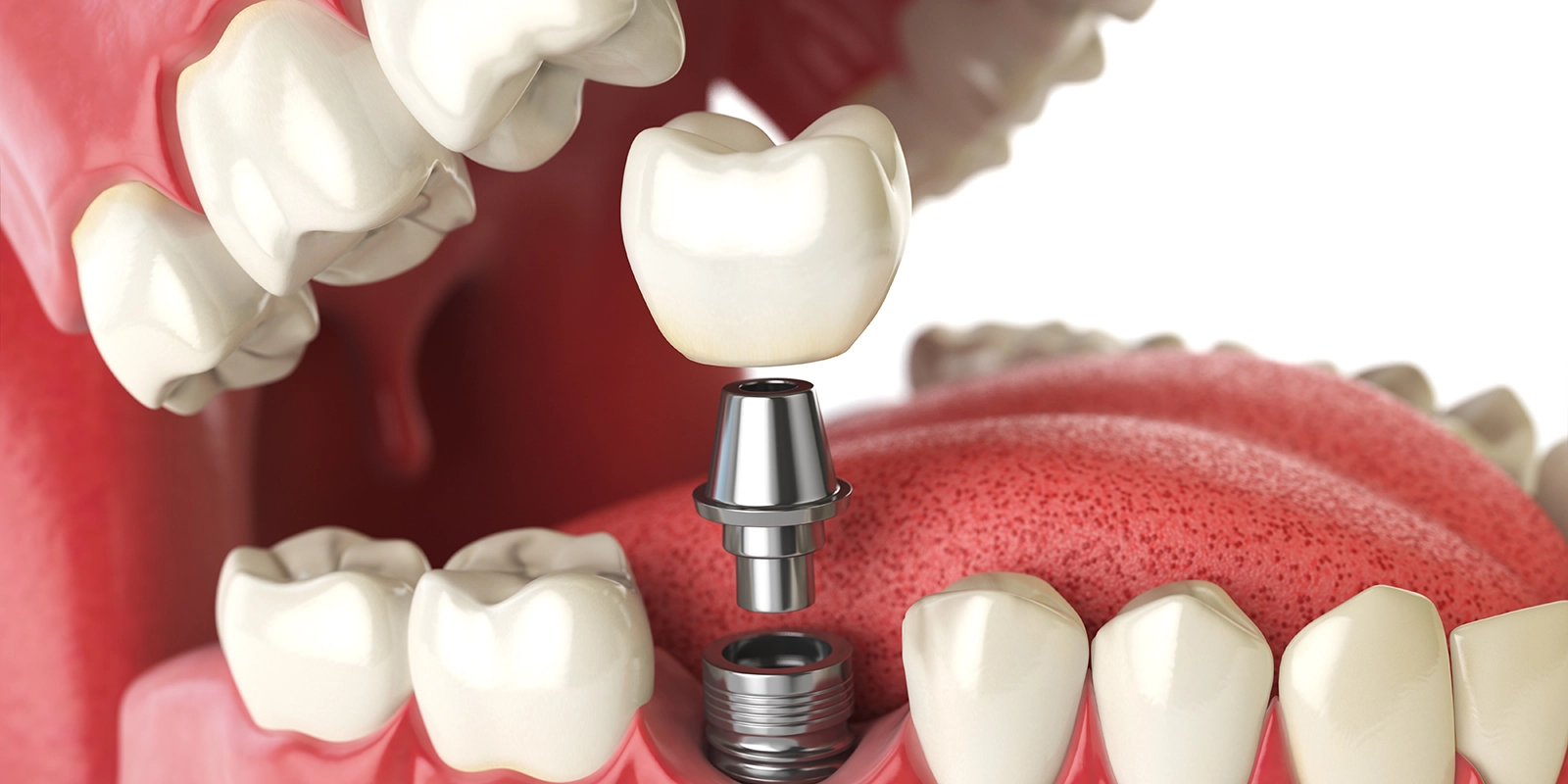
インプラントとは、失った歯の代わりに人工の根を顎の骨の中に埋め込み、その上に歯を作る方法です。
インプラント治療は、チタン製のインプラント体(人工歯根)と顎の骨が直接結合(オステオインテグレーション)することを利用し、それを足場にして被せ物を作る方法です。
保険適応外であることと手術を受けていただく必要がありますが、今ある治療法の中で一番天然の歯に近い噛み心地で、隣同士の歯を削る必要がない治療法です。
インプラント体(人工歯根)を顎の骨に埋め込む手術パートと、顎の骨としっかり結合したフィクスチャーの上にアバットメント(土台)と被せ物を装着するパートに分かれます。
顎の骨の厚みや硬さによって治癒期間が変わりますが、フィクスチャーを埋め込んでから大体3ヶ月ほど待ってから被せ物の作成を開始する場合が多いです。あまりにも骨がない場合、フィクスチャーを埋め込む前に骨を作る処置が追加で必要になる場合があり、その場合は治癒の観点から、治療期間が少し長期になります。
一般的に歯科用インプラントは10年以上。適切なケアと管理がされていれば20〜30年以上もつことも珍しくありません。データとしては、10年生存率が90〜95%とされ、ブリッジや入れ歯と比較して高い生存率と言えます。
術前に撮影したCTでインプラント埋入位置の入念なシミュレーションを行い、それをお口の中で正確に再現できるよう、ガイデッドサージェリーを提供しています。ガイデッドサージェリーを使うことで最終的な被せ物を考慮した深さ、角度にインプラントを入れることができます。
元々決めた位置に埋め込むため、歯茎の切開や骨の整形も低侵襲で済みます。また重要な神経や血管を避けた設計になっているため、術中のリスク回避にもつながります。
インプラント治療前にCTを撮影することは、埋入位置の正確なシミュレーションや回避すべき神経や血管などを把握するために必要不可欠であります。
外科的知識と臨床経験が豊富なドクターが手術を行うことで、ソケットリフトやサイナスリフト、GBRといった大規模な骨造成を伴う症例の対応が可能です。また、術中の予想外の出血、上顎洞粘膜の損傷といった偶発症に対する対処が的確に行えるメリットがあります。
感染症に対する知識も豊富であるため、術後感染を起こした場合などでもトラブル対応することができます。

ブリッジは失った歯の両隣の歯を使用して被せ物をする方法です。
噛む力が土台の歯に伝わるため、使用感や見た目は比較的自然にできます。
外科手術を受ける必要が無いことや保険適応でも作れる等のメリットがありますが、一方で被せ物をするために健康な歯を大きく削る必要があり、歯の寿命を縮めることになったり、また連結の被せ物になるため、清掃性が悪くなります。
それに比べてインプラントは、ご自身の顎の骨に埋め込んだインプラント体の上に被せ物を作るため、両側の歯を削る必要がありません。噛んだ感覚もご自身の歯に近いと言われています。
インプラントの10年生存率が90〜95%と非常に高く、ブリッジよりも長期的に安定すると考えられます。デメリットとしては保険適応外であること、治療期間が長いこと、外科手術を受けていただく必要があることです。
入れ歯は、金属や特殊な樹脂製のバネを使って人工の歯を固定する方法です。
取り外し式であること、保険適応であれば比較的安価に作れること、作成期間が短いことがメリットです。
デメリットは、バネ固定式のため、噛むときに多少ずれることがあり、歯茎や粘膜と擦れて傷を作ることがあります。また装置自体にも厚みがあるため、装着時に異物感を感じることがあり、慣れが必要です。入れ歯と歯茎の間に食べ物が挟まって気になる方もいらっしゃいます。
入れ歯と比べて、インプラントは顎骨に直接固定されるため、しっかり噛むことができ(しっかりと咬合力を受け止めることができる)、異物感が少なく、使用感に優れるところがメリットです。

インプラントをご希望の方に限らず、初診時にはお口の中の歯や歯茎の状態の検査および必要によりX線画像検査をさせていただきます。既往歴や服薬状況も確認させていただき、インプラント手術に問題がないかを診断します。
情報を元に治療プランを立てさせていただき、後日ご説明とご相談のためのお時間をいただきます。
当院は患者さんに対するインフォームドコンセントを大切にします。手術に関する術式、リスク、治療期間の予想、発生する費用、お支払い方法などをしっかりとご説明させていただきます。その上でお悩み、ご不安に思うことがあれば、お気軽にお尋ねください。
疑問や不安が無い状態で処置を受けていただくことが理想ですので、なんでもご相談ください。
上下の歯型を取り、模型による評価、またCT撮影を行い、埋め込む部分の骨の厚み、上顎洞や神経、隣り合う歯との位置関係を3次元的に評価します。
ガイデッドサージェリー用のサージカルステントを作製するためにもCTは必要不可欠です。
私たちのクリニックの想いとして、なるべく長い間ご自身の歯を保ってお過ごしいただきたいということがあります。インプラントありきで話が進むのではなく、まずなるべく歯を残せるよう、歯周治療や虫歯治療を徹底して受けていただきます。
そこまでやって残せないという判断になった時点で、インプラントを含む被せ物のご提案をさせていただきます。
またインプラントをする場合の治療計画としては、どの部位に、何本埋め込む必要があるのか。単独でやるのか、複数本埋め込んでブリッジ形態にするのか(歯が一本も無ければオールオン4や数本のインプラントの上に義歯を装着するような特殊な方法もあります。)など様々考えることがあります。術前の検査結果とCTでの顎骨の評価、既往歴、患者さんのご予算などを総合して、治療計画を策定していきます。
欠損している歯の数=インプラントの本数ではありません。まず歯が何本欠損しているかを確認します。噛み合わせや骨の質、費用を抑えて、低侵襲で行うにはどうすればいいかを考慮して本数を決めます。
おおよその目安ですが、1本欠損であれば1本、2〜3本欠損であれば2本、無歯顎(歯が一本も無い状態)であれば4〜6本ほど(オールオン4やインプラントオーバーデンチャーを検討することになります)が必要です。
骨の質、厚み、増骨の有無など、その方の条件で変わりますが、大体早くて3ヶ月〜6ヶ月ほどで完了します。増骨やサイナスリフトというような大掛かりな外科処置が必要になった場合、その治癒期間の分が延長されるため、年単位の治療期間になることもあります。
インプラント手術とは、顎の骨の中にインプラント体(人工歯根)を埋め込む処置のことです。
手順として、始めに局所麻酔を行った後、インプラントを埋め込む部分の歯茎を開きます。その後で顎の骨にインプラントを埋め込むための穴を形成していきます。シミュレーションで予め決定したインプラントのサイズ合わせて穴を作っていくため、骨を整形するドリルを複数本使用し、何回かに分けて穴を作ります。形成した穴にインプラント体本体を埋め込んでいきます。最後に傷口を縫合して完了です。
一般的には1時間程度で終わります。サイナスリフトなど、増骨処置を追加で行う場合は1.5〜2時間ほどかかることがあります。
しっかりと局所麻酔を行って行いますので、術中に痛みはほとんど感じません。麻酔が効きにくかったり、術中に麻酔が切れてきてしまい、痛みを感じるようでしたら我慢せずおっしゃってください。
骨量、骨質がしっかりしていれば2〜3ヶ月ほどで被せ物の処置へ移っていきます。
前歯などの治療をする場合、審美性のために仮歯を両側の歯に固定することが多いです。元々ブリッジや入れ歯が入っていた場合には、それを調整してインプラントの仮歯が入るまで使用する場合もあります。奥歯で見えにくい部分や、インプラントを埋め込んだ周辺の骨が不安定である場合、不要な感染やインプラント体のロストを防ぐため、一時的に歯を入れないことがあります。
術直後は多少なりとも痛みや腫れ、出血を生じます。直後に運動や入浴、飲酒を行うと、血行促進、血圧上昇などの理由から痛みや腫れが増悪してしまうため、1〜2週間は安静にしてください。
また抜糸をした後でも傷口をあまり触ったりせず、傷口と同側であまり硬いものや負担がかかるような物を食べないことをおすすめします。喫煙は創傷治癒を著しく遅らせ、インプラント体が顎骨へ生着するのを遅らせるため、禁煙が必要です。
基本的に当院では強度、審美性に優れるオールセラミック(ジルコニア製)の被せ物を装着しています。
インプラント体が顎骨としっかりくっついた後、被せ物を作るステップに移行します。被せ物を装着するため、噛めるようにはなりますが、いきなり最終版の被せ物を装着するのではなく、一度プロビジョナルというプラスチック製の被せ物を装着して様子を見ます。
仮歯を介してインプラント体に慎重に荷重を掛けるとともに、インプラント周囲の歯茎の安定、頬や舌を誤って噛んでしまったりしないか、歯の形態の確認を行うためです。仮歯で形態を模索した後、問題が無ければ仮歯の形態を参考に最終版を作ります。
主にチタン製です。近年ではジルコニア製のインプラントもあります。
インプラント体とは顎の骨の中に埋め込まれる人工歯根のことです。その上にアバットメントと呼ばれる土台と、上部構造という被せ物部分を固定します。

世界的に有名なメーカーとしてストローマンやノーベルバイオケア、またアジア圏でのシェアが高いオステム、ジンマーバイオメットなど多くのメーカーが存在します。各々のメーカーでインプラントの形態や表面性状、アバットメントの連結方法に違いがあります。
当院ではストローマン社製のインプラントを使用しています。長期的な臨床データが多数あり、安全性、安定性に優れている点と、世界的なシェアが高く、日本国内および海外の多くのクリニックで使用されているものになります。
そのためお引越しなどで当院への通院が難しくなっても、パーツの手配がしやすく、アフターフォローがしやすいというメリットがあります。
骨が少ない場合でも、治療可能なことが多いです。骨の元になる炭酸アパタイトなどの人工物を補填して、足りない骨を作るGBRなどの、治療法を用います。
上顎の奥歯にインプラントを埋め込む場合で骨の厚みがない場合に上顎洞を底上げして、そこに骨補填剤を入れ、インプラントが入るスペースを作るソケットリフトやサイナスリフトなどを用います。
インプラントを埋め込む部位の骨量が足りないときに骨を新しく作る方法です。
インプラントを埋め込むのに必要な骨が全くなく、GBRやサイナスリフトなどの方法を利用して骨を作る場合、3ヶ月〜6ヶ月ほど待ってからインプラントを埋め込みます。ある程度骨がある場合や上顎の奥歯でソケットリフトを用いる場合は、インプラントの埋め込みと同時に行うことが多いです。その場合でも最低3ヶ月ほどは待機期間となります。

創部周辺の痛みや腫れ、内出血、上顎であれば鼻出血、神経麻痺など、抜歯に準ずるリスクが起きる可能性があります。
全く可能性がないとは言えません。術前にCT撮影を行い、神経麻痺の様な重篤な副作用がでないよう、埋め込む位置を緻密に計算し、ガイデッドサージェリーを用いた手術を提供しています。
手術は滅菌環境で、感染に配慮して行います。しかしながら手術をする口腔内は準不潔域といって常在菌が常に存在し、無菌にすることはできません。口腔清掃状態が悪い場合、細菌数も多いため、傷口から感染を起こす可能性があります。
当院では手術前1週間前および術直前に口腔ケアを行って細菌数を減らすとともに、抗生剤の術前投与を行い、感染に配慮しております。
また喫煙習慣や重度の糖尿病などのリスク因子をお持ちの場合、インプラントの安定に大きな影響を与える可能性があります。そのため場合によっては是正をお願いすることがあります。ご理解をいただきますようお願いいたします。
糖尿病の評価をする指標としてHbA1cやGA(グルコアルブミン)、空腹時血糖などの数値を参考にします。手術の可否について、HbA1cの絶対的な線引きはありませんが、HbA1cが6.5%以下にコントロールされていることが望ましいでしょう。
場合によっては内科の先生と連携しながら行いますので、一度ご相談ください。
可能ですが、喫煙はインプラントを失うリスク因子になるため、インプラントをするのであれば禁煙をお願いしております。どうしてもという場合、手術後2週間は傷の治りに重要な時期であるため、減煙をお願いしております。
禁煙が難しい場合、将来的にインプラントを失う可能性が高くなります。
骨粗鬆症の治療薬といっても様々な種類があります。最近ではビスフォスフォネート製剤や抗RANKL抗体など、骨の代謝を抑制するお薬を飲んでいる場合に薬剤性顎骨壊死を起こすことがあり、注意が必要です。
カルシトニンやエストロゲンなどのホルモン製剤、活性型ビタミンD3製剤などは大きな問題はありません。
個人差がありますが、親知らずの抜歯よりは症状が少ないことが多いです。増骨をしたり、サイナスリフトなどを併用すると、腫れが大きく出る傾向にあります。
直後は麻酔が効いており、創部の感覚がありません。誤って頬や舌を噛んでしまったり、傷口を損傷して傷が開いてしまう可能性があるため、なるべく柔らかくて食べやすい物を、手術部位とは反対側でお召し上がっていただければ大丈夫です。
激しい運動、長風呂など血行を促進すること、喫煙、飲酒、強いうがい、手や歯ブラシで傷口を触ることなど。
痛みは、術後1週間ほどは続きます。一般的に術後1〜2日が痛み腫れのピークです。痛み止めと抗生剤を処方します。
腫れは一般的に術後1週間ほどで落ち着いてきます。腫れが大きいからといって過度に冷やすことはしないでください。腫れにくいように配慮して手術を行いますが、なるべく腫れたくない場合、術直後で腫れ始める前であれば、濡れたタオル等で患部を冷やしても大丈夫です。一度腫れてしまった後で冷やすと逆に腫れが長引きますのでご注意ください。
インプラントにも歯周炎は起きます。定期的に口腔清掃状態や噛み合わせに問題がないか、インプラント体と被せ物の連結に緩みがないかなどを確認し、定期的にX線画像でも評価します。
安定しているようであれば年に2〜3回程度が目安かと思います。
インプラント周囲炎とはインプラントの周りの歯茎や骨に起こる炎症です。一般的な歯周病はイメージできると思いますが、インプラント周囲炎はその歯周病がインプラントに対して起こったものと考えてください。
軽度の炎症であればクリーニング、ブラッシング指導を行い、口腔清掃状態の改善を行います。中等度であれば一度被せ物を外して内部を徹底的に清掃したり、内服や局所に抗生剤の入った軟膏を注入するなどして感染の制御を行います。
重度になると支えている骨もかなり壊れてくるため、歯茎を開いて外科的に清掃したり、骨造成を行ったり、最悪の場合撤去することになります。
普通の歯と同じように磨いていただいて構いませんが、インプラントの被せ物と歯茎の境目にプラークが停滞することが多いため、より小刻みにブラシを当てること、また歯間ブラシやフロス、タフトブラシ(一本ブラシ)の併用をおすすめしています。
一般的に10年生存率(埋め込んでからしっかりと骨と結合していて痛みや感染、ぐらつきがなく、機能的に安定している状態)は90〜95%、文献によっては98%以上のデータが出されており、非常に長期的に安定した治療方法と言えます。
喫煙、糖尿病、歯軋り、清掃不良、定期的なメンテナンス不足など様々あります。
高額な治療になるため、インプラントの寿命を縮めるような生活習慣は改善していくことが必要です。
予後不良のインプラントを残しておくとそれが感染源となり、周囲の骨の吸収を招くため、抜去を検討することになります。
一度問題のインプラント体を抜去し、骨の再生を待った後で再度埋め込みの手術を検討します。
インプラント体を埋め込んだ後、うまく生着しなかった場合や、埋め込んでから5年以内にロストした場合、保証内で再度埋め込みの処置をさせていただきます。ただし重度喫煙の方でこちらからの禁煙のお願いに応じていただけなかった場合や、その他患者さんの方にも問題があるような場合には、ご相談となります。
虫歯・歯周病を防ぎたい/
定期的にチェックしたい予防歯科

歯がしみる・痛む/
黒くなっている虫歯治療
ズキズキ痛む/
歯ぐきが腫れる根管治療

歯ぐきから出血する/
歯がグラグラする歯周病治療

腫れて痛い/
口が開きにくい親知らず抜歯
顎が痛い/
口内のできもの・ケガ口腔外科
子どもの虫歯/
歯並び・噛み合わせが心配小児歯科
噛みにくい/
痛くて合わない入れ歯

しっかり噛みたい/
入れ歯が合わないインプラント
銀歯が気になる/
歯の色・形を整えたい審美歯科

歯を白くしたい/
黄ばみが気になるホワイトニング

歯並びが気になる/
口元をきれいにしたい矯正歯科

顎が痛い・カクカクする/
片側だけで噛む噛み合わせ

治療が怖い/
嘔吐反射が強い笑気吸入
鎮静法